Лечение заболеваний сердца. Лекарство, способное излечивать сердечно сосудистые болезни найдено! Лечение сердечных заболеваний на
Сердечно-сосудистые заболевания входят в группу пожизненных, поэтому люди, страдающие от проблем с сердцем, ежегодно должны проходить обследование и постоянно принимать необходимые лекарственные средства для лечения и профилактики.
Прогноз сердечно-сосудистых заболеваний зависит не только от профессионализма врача, но и от того, насколько пациент следует всем предписаниям кардиолога, какой образ жизни ведет.
Список основных заболеваний сердца и сосудов:
- аритмия;
- поражение миокарда;
- стенокардия;
- сердечная недостаточность;
- гипертония;
- эндокардит;
- стенокардия;
- врожденные и приобретенные пороки.
 Механизмы, лежащие в основе ссз:
Механизмы, лежащие в основе ссз:
- Кислородное голодание миокарда, в связи с нарушением кровообращения, приводящее к поражению сердечной мышцы.
- Поражение клапанов, затрудняющее передвижение крови по системе, приводит к кислородному голоданию всего организма.
- Аритмии и блокады.
Причиной возникновения ссз становятся такие факторы, как наследственность, неправильное питание, вредные привычки, стрессы.
Терапия болезней сердца всегда индивидуальна. При назначении тактики лечения учитываются: возраст больного, тяжесть поражения сердечно-сосудистой системы, сопутствующие заболевания.
Консервативная терапия
Основные медикаменты, применяемые для лекарственного лечения:

 Лекарственные средства этой группы назначают при диагностировании ишемии и стенокардии. Нитраты бывают длительного действия и быстродействующие. Осложнения после долгого приема: резкое падение давления в сосудах и головная боль.
Лекарственные средства этой группы назначают при диагностировании ишемии и стенокардии. Нитраты бывают длительного действия и быстродействующие. Осложнения после долгого приема: резкое падение давления в сосудах и головная боль.
Антиагреганты
Также выписывают при ишемической болезни и после хирургического вмешательства на сердце. Антиагреганты препятствуют образованию тромбов. Препараты данной группы изготовляют на основе аспирина или тиклопидина. Неприятное последствие – расстройство жкт.
Антикоагулянты
Средства, понижающие свертываемость крови. Прямые антикоагулянты: фраксипарин, гепарин, эноксапарин) и непрямые – это варфарин. Причины назначения: стенокрадия, инфаркт, аритмия, а также послеоперационное состояние при имплантации клапанов.
Бета-блокаторы
 Лекарственные средства этого типа предназначены для снижения сердечного ритма и давления в сосудах.
Лекарственные средства этого типа предназначены для снижения сердечного ритма и давления в сосудах.
Виды бета-блокаторов:
- селективные;
- неселективные;
- длительного действия.
Патологии, при которых назначают эти лекарства: гипертония, инфаркт, стенокардия.
Блокаторы кальциевых каналов
В эту группу входят: нифедипин, верапамил, амлодипин. Используют для корректировки давления и аритмий.
 Причины назначения: тяжелая сердечная недостаточность, высокое давление, отеки легких.
Причины назначения: тяжелая сердечная недостаточность, высокое давление, отеки легких.
Диуретики выводят лишнюю жидкость из организма, но так как ее потеря может привести к электролитному дисбалансу, их нельзя принимать без консультации с врачом.
Ингибиторы АПФ
Этими препаратами предлагают лечить ишемию, гипертонию, сердечную недостаточность, инфаркт. Ингибиторы не назначают при сужении артерий почек.
Препараты, блокирующие рецепторы ангиотензина
Предназначены для понижения давления, могут назначаться пациентам с непереносимостью ингибиторов АПФ. В эту группу лекарств входят телмисартан, валсартан.
Гиполипедемики
 В эту группу лекарств входят статины: симвастатин, аторвастатин, розурвастатин. А также фибраты. Гиполипедемики способствуют снижению уровня холестерина в крови и тем самым снимают риск возникновения атеросклероза.
В эту группу лекарств входят статины: симвастатин, аторвастатин, розурвастатин. А также фибраты. Гиполипедемики способствуют снижению уровня холестерина в крови и тем самым снимают риск возникновения атеросклероза.
Сами по себе таблетки этой группы не облегчают симптомов ссз, но улучшают долгосрочный прогноз при болезнях сердца.
Антиаритмики
Используют для корректировки сердечного ритма, в основном это антогонисты кальция, бета-блокаторы.
Гликозиды сердечные
Увеличивают силу сердечной мышцы, благодаря чему ее сокращения становятся более эффективными. Пациенты с недостаточностью кровообращения должны принимать гликозиды для восстановления гемодинамики организма.
Другие способы лечения ссз
Пациентов кардиологических клиник лечат не только медикаментозно, существуют и иные методы корректировки работы сердца и сосудов:

Чаще всего эти методы применяются в комплексе, так происходит, когда консервативная терапия не дает результата, и пациенту назначают операцию, после которой следует период реабилитации с медикаментозным восстановлением гемодинамики, лфк, диетой и курортным лечением в санаториях специального профиля.
 Оперативные способы лечения болезней сердца и сосудов:
Оперативные способы лечения болезней сердца и сосудов:
- шунтирование коронарное;
- замена клапана на протез;
- стентирование;
- вальвулопластика;
- абляция радиочастотная.
Хирургическое вмешательство в работу сердца восстанавливает его функциональность, но вместе с тем, создает дополнительные проблемы, которые являются причиной того, что пациент будет принимать ряд препаратов всю жизнь.
Именно из-за риска осложнений перед тем, как назначить пациенту операцию, в клинике кардиологии проводят тщательную диагностику и предварительную терапию медикаментами и общеукрепляющими средствами.
Народная медицина в лечении ссз
 Народная медицина имеет в своем арсенале множество проверенных рецептов восстановления здоровья больных сердечно-сосудистыми заболеваниями.
Народная медицина имеет в своем арсенале множество проверенных рецептов восстановления здоровья больных сердечно-сосудистыми заболеваниями.
Лекари предлагают лечиться травами, продуктами пчеловодства, гомеопатией, но необходимым условием успешного избавления от проблем с сердцем альтернативными методами является консультация с врачом, обычным кардиологом или профессором медицины.
Заболевания сердца и сосудов – опасны и игнорирование консервативной медицины может привести к летальному исходу.
Прополис способен понижать артериальное давление и влияет на концентрацию холестерина в крови, для терапии применяется спиртовая тридцати — процентная вытяжка. Прием прополиса способен приостановить старение организма, онкологию и развитие атеросклероза.
 Средства с прополисом, применяемые при атеросклерозе:
Средства с прополисом, применяемые при атеросклерозе:
- чесночно-прополисный бальзам;
- прополис с боярышником;
- прополис с девясилом.
Прополис с чесноком может принимать и ребенок при общей слабости и анемии.
Применяя прополис при первых признаках тромбофлебита, можно быстро избавиться от этой проблемы. При тромбофлебите прополис употребляют, как компресс или мазь.
Средство наносится на язву, сверху накладывают повязку, курс лечения две или три недели.
Планируя лечение прополисом, нужно помнить о том, что острое течение заболеваний потребует применения медицинских препаратов, никакие домашние средства здесь не помогут.
Опасные состояния, нуждающиеся в немедленной медицинской помощи:

При возникновении любого из этих состояний нельзя отказываться от медицинской помощи в надежде на народные средства.
Лечение сердечно-сосудистых заболеваний травами
Лекарственные травы, предлагаемые народными целителями, достаточно эффективно помогают восстановить здоровье при заболеваниях сердца и сосудов, если при этом не забывать о необходимых медикаментозных препаратах.
Отвар из василька
 Для приготовления средства следует взять две чайные ложки сухих цветов василька, две чайные ложки высушенных ягод брусники, одну чайную ложку тмина.
Для приготовления средства следует взять две чайные ложки сухих цветов василька, две чайные ложки высушенных ягод брусники, одну чайную ложку тмина.
Смесь залить стаканом кипятка, настаивать не менее часа, пить процеженным по одной десертной ложке, четыре раза в день, на протяжении месяца.
Хорошо помогает при ишемии.
Отвар из мать-и-мачехи
Смесь сухих трав: мать-и-мачеха, три чайных ложки; липовый цвет, две чайных ложки; бузина, две чайных ложки; боярышник, одна чайная ложка. Залить двумя стаканами кипятка, настаивать сорок минут. Пить процеженным по половине стакана, до приема пищи, три раза в день. При ишемии, курс лечения – один месяц.
Лечение пустырником в смеси с другими травами
Для приготовления отвара берем сухое сырье: две столовые ложки высушенного пустырника, по одной столовой ложке цветов ромашки, шиповника, укропа в семенах. Смесь трав заливаем двумя стаканами кипящей воды, настаиваем около двух часов. Пить отвар необходимо по половине стакана перед сном, так как пустырник оказывает успокоительное действие и способствует крепкому сну. Курс лечения – месяц.
Ягоды боярышника, рябины и земляники
Для приготовления целебного чая берем по одной столовой ложке рябины, земляники и боярышника, заливаем двумя стаканами горячей воды и томим на небольшом огне около получаса, затем остужаем и процеживаем.
 Пить чай необходимо перед едой, три раза в день.
Пить чай необходимо перед едой, три раза в день.
Отвары из трав не заменят медицинских препаратов! Об этом стоит помнить, приступая к фитотерапии. Игнорирование этого предупреждения может привести к преждевременному летальному исходу.
В.Ю.Мареев НИИ кардиологии им. А.Л.Мясникова РКНПК МЗ РФ
Раздел 1. ОПРЕДЕЛЕНИЕ ПОНЯТИЯ ХСН, ПРИЧИНЫ РАЗВИТИЯ, ПАТОГЕНЕЗ, КЛАССИФИКАЦИЯ И ЦЕЛИ ТЕРАПИИ
1.1 ОПРЕДЕЛЕНИЕ ПОНЯТИЯ И ПРИЧИНЫ РАЗВИТИЯ ХСН
ХСН - это синдром, развивающийся в результате различных заболеваний сердечно-сосудистой системы, приводящих к снижению насосной функции сердца (хотя и не всегда), хронической гиперактивации нейрогормональных систем, и проявляющийся одышкой, сердцебиением, повышенной утомляемостью, ограничением физической активности и избыточной задержкой жидкости в организме.
Следует помнить, что выраженность симптомов ХСН может быть совершенно различной - от минимальных проявлений, возникающих только при выполнении значительных нагрузок, до тяжелой одышки, не оставляющей пациента даже в состоянии покоя. Как говорилось в разделе 1.2, число пациен-ов с ранними проявлениями ХСН в несколько раз больше, чем тяжелых пациентов, требующих лечения в стационаре. Для больных, имеющих снижение насосной функции ЛЖ [определяемое как величина фракции выброса (ФВ) менее 40%], без явных симптомов ХСН, применяется специальное определение - бессимптомная дисфункция ЛЖ.
С другой стороны, ХСН - это прогрессирующий синдром, и те пациенты, которые сегодня имеют лишь скрытую ХСН, в течение 1-5 лет могут перейти в группу самых тяжелых больных, плохо поддающихся лечению. Поэтому ранняя диагностика ХСН и дисфункции ЛЖ, а следовательно, и раннее начало лечения таких больных - залог успеха в терапии сердечной недостаточности. К сожалению, в России крайне редко ставят диагнозы начальных стадий ХСН, что свидетельствует о недооценке практическими врачами тяжести этого синдрома.
Синдром ХСН может осложнять течение практически всех заболеваний сердечно-сосудистой системы. Но главными причинами ХСН, составляющими более половины всех случаев, являются ишемичсская (коронарная) болезнь сердца (ИБС) и артериальная гипертония или сочетание этих заболеваний.
При ИБС развитие острого инфаркта миокарда (ОИМ) с последующим очаговым снижением сократимости миокарда и дилатацией полости ЛЖ (ремоделирование) является наиболее частой причиной ХСН. При длительно существующей хронической коронарной недостаточности без инфаркта миокарда может прогрессировать потеря жизнеспособности миокарда, диффузное снижение сократимости ("спящий" или гибернирующий миокард), дилатация камер сердца и развитие симптомов ХСН. Эта ситуация трактуется в мире как ишемическая кардиомиопатия.
При артериальной гипертонии изменения миокарда ЛЖ, получившие название гипертонического сердца, также могут быть причиной ХСН. Причем у многих таких больных долгое время сохраняются нормальными сократимость миокарда и ФВ ЛЖ, а причиной декомпенсации могут быть нарушения диастолического наполнения сердца кровью.
Из-за недостаточной распространенности хирургической коррекции приобретенные (чаще всего ревматические) клапанные пороки сердца занимают третье место среди причин ХСН в России. Это свидетельствует о недостаточном радикализме практикующих терапевтов, нередко не направляющих таких больных на хирургическое лечение. С современных позиций, наличие клапанного порока сердца в подавляющем проценте требует обязательного хирургического лечения, а наличие стенозов клапанов является прямым показанием к операции.
Следующей распространенной причиной ХСН являются неишемические кардиомиопатии, включающие в себя как идио-патическую дилатационную кардиомиопатию (ДКМП), так и специфические, из которых наибольшее распространение имеют кардиомиопатия как исход миокардита и алкогольная кардиомиопатия.
Другие заболевания сердечно-сосудистой системы реже приводят к развитию ХСН, хотя, как говорилось ранее, декомпенсация сердечной деятельности может быть финалом любого заболевания сердца и сосудов.
1.2 ПАТОГЕНЕЗ Н ХАРАКТЕРИСТИКА РАЗНЫХ ФОРМ ХСН
Принципиальная "новизна" современных представлений о патогенезе ХСН связана с тем фактом, что далеко не все больные имеют симптомы декомпенсации в результате снижения насосной (пропульсивной) способности сердца. Современная схема патогенеза ХСН показывает, что тремя ключевыми событиями на пути развития и прогрессирования ХСН являются:
заболевание сердечно-сосудистой системы;
снижение сердечного выброса (у большинства больных);
задержка натрия и избыточной жидкости в организме.
После заболевания сердечно-сосудистой системы может пройти достаточно большой период времени (например, при артериальной гипертонии, хронической форме ИБС, ДКМП, после перенесенного миокардита или формирования порока сердца) до снижения сердечного выброса (СВ). Хотя при остром крупноочаговом инфаркте миокарда время между возникновением заболевания, снижением выброса и появлением симптомов острой сердечной недостаточности может исчисляться часами и даже минутами. Но в любом случае уже на самой ранней стадии включаются компенсаторные механизмы для сохранения нормального сердечного выброса. С точки зрения современной теории, основную роль в активизации компенсаторных механизмов (тахикардия, механизм Франка-Старлинга, констрикция периферических сосудов) играет гиперактивация локальных или тканевых нейрогормонов.
В основном это симпатико-адреналовая система (САС) и ее эффекторы - норадреналин (НА) и адреналин и ренин-ангиотензин-альдостероновая система (РААС) и ее эффекторы -ангиотензин II (А II) и альдостерон (АЛД), а также система натрийуретических факторов. Проблема заключается в том, что "запущенный" механизм гиперактивации нейрогормонов является необратимым физиологическим процессом. Со временем кратковременная компенсаторная активация тканевых нейрогормональных систем переходит в свою противоположность - хроническую гиперактивацию. Хроническая гиперактивация тканевых нейрогормонов сопровождается развитием и прогрессированием систолической и диастолической дисфункции ЛЖ (ремоделирование). Постепенно снижается СВ, но классических проявлений ХСН в этот период времени выявить, как правило, не удается. У больных имеются симптомы самых ранних стадий ХСН. которые выявляются лишь при применении специальных нагрузочных тестов. Эти факты были выявлены и подробно описаны Н.М.Мухарлямовым, ЛИ.Ольбинской и соавт.
В дальнейшем развитие симптомов ХСН (задержки натрия и избыточного количества жидкости) происходит по классическому пути. После снижения насосной функции сердца происходит вовлечение в патологический процесс других органов и систем, прежде всего почек, что поддерживается активацией циркулирующих нейрогормонов (в основном НА, А-11, АДД). Хроническая гиперактивация циркулирующих нейрогормональных систем сопровождается развитием клинических симптомов ХСН по одному или обоим кругам кровообращения.
Кроме того, видно, что у части больных лишь развитие выраженной диастолической дисфункции приводит к прогрессированию расстройств нейрогуморальной регуляции с вовлечением в процесс циркулирующих гормонов и появлению задержки жидкости и явных признаков декомпенсации при сохраненном СВ. Как правило, наибольшую часть этой группы составляют пациенты с артериальной гипертонией. У этих больных длительное наличие повышенного давления сопровождается развитием гипертрофии миокарда ЛЖ, утолщением его стенок. Одновременно увеличивается ригидность миокарда ЛЖ и нарушается его заполнение кровью в диастолу, что может сопровождаться появлением признаков ХСН при нормальном СВ.
Таким образом, не все больные с симптомами ХСН имеют одинаковый механизм развития синдрома. Можно выделить три основных типа пациентов. Лишь половина больных с ХСН имеет явные симптомы декомпенсации сердечной деятельности, в то время как у оставшейся части, несмотря на снижение насосной функции сердца, явные признаки декомпенсации отсутствуют. Среди больных с явными проявлениями декомпенсации лишь половина имеет сниженный СВ, а у другой половины диагностируется диастолическая дисфункция ЛЖ. Эта схема получила название "правила половинок". Она показывает, что пациенты с развернутой картиной декомпенсации, застойными явлениями - это лишь видимая часть айсберга, составляющая не более четверти всех пациентов с ХСН.
1.3 КЛАССИФИКАЦИЯ ХСН
Наиболее удобна и отвечает запросам практики функциональная классификация Нью-йоркской ассоциации сердца, предполагающая выделение четырех функциональных классов по способности больных переносить физические нагрузки. Эта классификация рекомендована к использованию ВОЗ.
Как хорошо известно, любая классификация в определенной степени условна и создается для того, чтобы разграничить либо причины болезни, либо варианты течения, либо проявления заболевания по степени тяжести, возможностям лечения и т. д. Смысл классификации - это дать врачам в руки ключи к лучшей диагностике и лечению того или иного заболевания. Самая блестящая идея о создании совершенной классификации обречена на провал, если она не нужна или слишком сложна и запутанна. И наоборот, если классификация легко воспринимается, то она живет, несмотря на то, что и принципы, положенные в ее основу, не идеальны, да и некоторые положения могут вызывать споры. Лучшим примером такого типа является отечественная классификация ХСН (недостаточности кровообращения), созданная В.Х.Василенко и НД. Стражеско при участии Г.Ф. Лан-га. Эта классификация была принята на XII Всесоюзном съезде терапевтов в 1935 г. Можно смело сказать, что это было достижением русской медицинской школы, так как классификация оказалась первой, в которой была сделана попытка систематизировать характер изменений, стадийность процесса и проявления ХСН. Мы сознательно не проводим грани между ХСН (как обозначает этот синдром весь медицинский мир) и недостаточностью кровобращения, как это было принято в СССР, а теперь в России, принимая их как синонимы.
1.3.1 Функциональная классификация ХСН
Почему же в последние годы так много обсуждений вокруг хорошо апробированной и столь полюбившейся врачам классификации ХСН, которая, несмотря на все недостатки, вполне применима и с дополнениями очерчивает практически все стадии ХСН, от самых легких до самых тяжелых? На это имеется 2 ответа.
Полностью функциональные классификации очевидно проще и удобнее с точки зрения контроля динамики процесса и физических возможностей пациента. Это доказало успешное применение функциональной классификации ИБС, тоже с трудом пробивавшей себе дорогу в умах и сердцах российских докторов.
"Не может один солдат идти в ногу, а весь взвод нет", т.е. нельзя игнорировать тот факт, что все страны мира за исключением России используют функциональную классификацию Нью-йоркской ассоциации сердца, которая рекомендована к использованию Международным и Европейским обществами кардиологов.
Функциональная классификация ХСН Нью-йоркской ассоциации сердца была принята в 1964 г. Ее много раз пересматривали, дополняли и критиковали, но тем не менее успешно применяют во всем мире. Ее судьба похожа на судьбу классификации В.Х. Василенко и НД. Стражеско. "Только ленивый" из уважающих себя ученых-кардиологов ее не критикует, но все практические доктора с успехом продолжают ею пользоваться.
Принцип, заложенный в ее основу, прост - оценка физических (функциональных) возможностей пациента, которые могут быть выявлены врачом при целенаправленном, тщательном и аккуратном сборе анамнеза, без применения сложной диагностической техники. Было выделено четыре функциональных класса (ФК).
I ФК. Больной не испытывает ограничений в физической активности. Обычные нагрузки не провоцируют возникновения слабости (дурноты), сердцебиения, одышки или ангинозных болей.
П ФК Умеренное ограничение физических нагрузок. Бальной комфортно чувствует себя в состоянии покоя, но выполнение обычных физических нагрузок вызывает слабость (дурноту}, сердцебиение, одышку или ангинозные боли.
III ФК. Выраженное ограничение физических нагрузок. Больной чувствует себя комфортно только в состоянии покоя, но меньшие, чем обычно, физические нагрузки приводят к развитию слабости (дурноты), сердцебиения, одышки или ангинозных болей.
IV ФК Неспособность выполнять какие-либо нагрузки без появления дискомфорта. Симптомы сердечной недостаточности или синдром стенокардии могут проявляться в покое. При выполнении минимальной нагрузки нарастает дискомфорт.
Как видно, все очень просто и понятно, хотя и здесь есть некоторые трудности. Как провести грань между, например, умеренным и выраженным ограничением физической активности? Эта оценка становится субъективной и во многом зависит от восприятия больным своего самочувствия и реальной интерпретации этих восприятии больного доктором, который должен в итоге выставить лишь римскую цифру от I до IV.
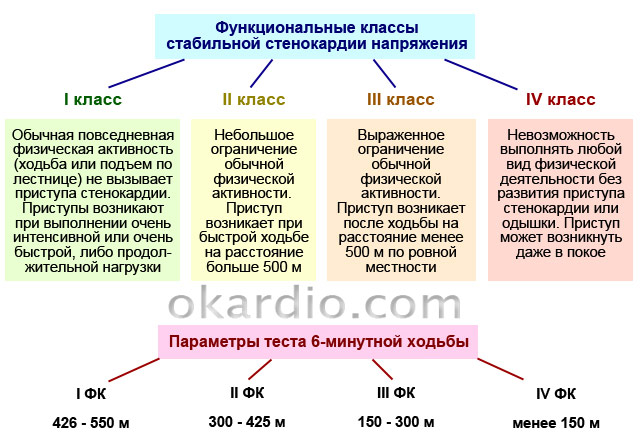
Однако результаты многочисленных исследований показали, что между ФК имеются достаточно заметные различия. Проще всего определить ФК у пациентов можно по дистанции 6-минутной ходьбы. Этот метод широко используется в последние 4-5 лет в США, в том числе и в клинических исследованиях. Состояние пациентов, способных за 6 мин. преодолеть от 426 до 550 м, соответствует легкой ХСН; от 150 до 425 м - средней, а тех, кто не способен преодолеть и 150 м, - тяжелой декомпенсации. То есть тенденция середины и конца 90-х годов - это применение простейших методов для определения функциональных возможностей больных с ХСН.
Таким образом, функциональная классификация ХСН отражает способность больных к выполнению физических нагрузок и очерчивает степень изменений функциональных резервов организма. Это особенно значимо при оценке динамики состояния больных. Как раз то, в чем отечественная классификация выглядит небезупречной, относится к наиболее сильным сторонам функциональной классификации.
1.3.2. Методы оценки тяжести ХСН
Оценка тяжести состояния больного и особенно эффективности проводимого лечения является насущной задачей каждого практического врача. С этой точки зрения необходим единый универсальный критерий состояния больного с ХСН.
Именно динамика ФК при лечении позволяет объективно решить, правильны и успешны ли наши терапевтические мероприятия. Проведенные исследования доказали и тот факт, что определение ФК в известной степени предопределяет и возможный прогноз заболевания.
Использование простого и доступного 6-минутного теста коридорной ходьбы дает возможность количественно измерить тяжесть и динамику состояния больного с ХСН при лечении и его толерантности к физическим нагрузкам.
Кроме динамики ФК и толерантности к нагрузкам для контроля за состоянием больных с ХСН применяются:
оценка клинического состояния пациента (выраженность одышки, диурез, изменения массы тела, степень застойных явлений и т.п.);
динамика ФВ ЛЖ (в большинстве случаев по результатам эхокардиографии);
оценка качества жизни больного, измеряемая в баллах при использовании специальных опросников, наиболее известным из которых является опросник Миннесотского университета, разработанный специально для больных с ХСН.
Годичная смертность больных с ХСН, несмотря на внедрение новых методов лечения, остается высокой. При I ФК она составляет - 10%, при П - около 20%, при Ш - около 40% и при IV - достигает 66%.
1.4 ЦЕЛИ ПРИ ЛЕЧЕНИИ ХСН
Главная идея современной тактики лечения больного с ХСН - это попытка начать терапию как можно раньше, на самых начальных стадиях болезни, чтобы достичь максимально возможного успеха и предотвратить прогрессирование процесса. Идеальный итог терапии - возвратить пациента к нормальной жизни, обеспечивая ее высокое качество.
Исходя из изложенного, целями при лечении ХСН являются;
Устранение симптомов заболевания - одышки, сердцебиения, повышенной утомляемости и задержки жидкости в организме.
Защита органов-мишеней (сердце, почки, мозг, сосуды, мускулатура) от поражения.
Улучшение "качества жизни".
Уменьшение числа госпитализаций.
Улучшение прогноза (продление жизни).
К сожалению, на практике нередко выполняется лишь первый из этих принципов, что и приводит к быстрому возврату декомпенсации, требующей повторной госпитализации. Одна из главных задач настоящей публикации - это дать практическим врачам в руки ключи к успешному выполнению всех пяти основных принципов лечения ХСН. Отдельно хочется определить понятие "качество жизни". Это способность больного жить такой же полноценной жизнью, как его здоровые сверстники, находящиеся в аналогичных экономических, климатических, политических и национальных условиях. Иными словами, врач должен помнить о желании своего пациента с ХСН, который и так обречен на прием лекарств, нередко достаточно неприятных, жить полноценной жизнью.
В это понятие входит физическая, творческая, социальная, эмоциональная, сексуальная, политическая активность. Необходимо помнить, что изменения "качества жизни" не всегда параллельны клиническому улучшению. К примеру, назначение мочегонных, как правило, сопровождается клиническим улучшением, но необходимость быть "привязанным" к туалету, многочисленные побочные реакции, свойственные этой группе лекарств, определенно ухудшают "качество жизни". Поэтому при назначении поддерживающей терапии целесообразно помнить не только о клиническом улучшении, но и о "качестве жизни" и, конечно, о прогнозе больных.
Раздел 2. ОБЩАЯ ТАКТИКА И ПРИНЦИПЫ ЛЕЧЕНИЯ ХСН
Тактика ведения больного с ХСН предполагает выделение нескольких взаимодополняющих принципов. Конечно, медикаментозная терапия занимает в этом ряду главное место, однако и вспомогательные мероприятия, такие как соблюдение диеты и оптимального режима физической активности, помогают в достижении желанной цели.
Принципы рационального ведения больных с ХСН подразумевают одновременное решение нескольких задач.
Диета больных при ХСН должна быть калорийной, легко усвояемой и, самое главное, содержать малое количество соли. Это крайне важно и намного эффективнее, чем ограничение приема жидкости. Больной должен принимать не менее 750 мл жидкости при любой стадии ХСН. Ограничение соли имеет 3 уровня:
1-й - ограничение продуктов, содержащих большое количество соли, суточное потребление хлорида натрия менее 3 г/сут (при I ФК ХСН);
2-й - плюс не подсаливание пищи и использование при ее приготовлении соли с низким содержанием натрия, суточное потребление хлорида натрия 1,2 -1,8 г/сут (II - Ш ФК ХСН);
3-й - плюс приготовление пищи без соли, суточное потребление хлорида натрия менее 1 г/сут (IV ФК).
Ограничение соли, а не воды - главный принцип оптимальной диеты больного с ХСН. Более того, если пациент с ХСН жалуется на постоянную жажду, то причиной этого может быть альдостеронемия или нарушение осмолярности плазмы, что приводит к избыточной продукции антидиуретического гормона. В таких случаях, кроме назначения альдактона, приходится временно разрешать пациенту прием жидкости и идти на внутривенное введение электролитных растворов (оптимально панангина в дозах 60 - 120 мл внутривенно капельно).
Физическая реабилитация пациентов занимает важное место в комплексном лечении больных с ХСН. Подразумевается ходьба, или тредмил, или велотренинг 5 раз в неделю по 20 - 30 мин. при достижении 80% от максимальной частоты сердечных сокращений (ЧСС) или при достижении 50-70% от максимального потребления кислорода. Продолжительность такого курса тренировок в контролируемых исследованиях достигала 1 года, хотя в практике возможно и более длительное применение. При проведении длительных тренировок может снижаться активность нейрогормонов и восстанавливаться чувствительность к медикаментозной терапии.
Это главное отличие от принципов, провозглашавшихся еще 10 лет назад. Резкое ограничение нагрузок оправдано лишь в период развития левожелудочковой недостаточности. Вне острой ситуации отсутствие нагрузок ведет к структурным изменениям скелетных мышц, которые сами по себе изменены при ХСН, синдрому детренированности и в дальнейшем - к неспособности выполнять физическую активность. А умеренные физические тренировки (конечно, на фоне терапии) позволяют снизить уровень нейрогормонов, повысить чувствительность к медикаментозному лечению и переносимость нагрузок, а следовательно, и эмоциональный тонус, и "качество жизни".
2.1 ЭВОЛЮЦИЯ ВЗГЛЯДОВ ВА ЛЕЧЕНИЕ ХСН
Медикаментозная терапия подразумевает 2 основных принципа: инотропную стимуляцию сердца и разгрузку сердечной деятельности. Из положительных инотропных средств для длительного лечения ХСН применяют сердечные гликозиды. Разгрузка сердца может быть разделена на 4 вида - объемная (применяются диуретики), гемодинамическая (вазодилататоры и/или дигидроперидины длительного действия), нейрогуморальная (ингибиторы ангиотензинпревращающего фермента (ИАПФ), антагонисты рецепторов к А II (АРА II), антагонисты АЛД) и миокардиальная - (блокаторы бета-адренорецепторов). "
Следующая схема иллюстрирует эволюцию взглядов на лечение ХСН. Более 200 лет, после внедрения сердечных гликозидов (1775 г.) и до начала 90-х годов XX в., главным принципом лечения ХСН считалась стимуляция сердца. Ставился знак равенства между плохой работой сердца и признаками ХСН, что получило название кардиальной модели ХСН. Если уподобить сердце больного с ХСН усталой лошадке, везущей в горку тележку с дровами, то инотропные средства - это кнут. Лошадь можно подстегнуть, она побежит быстрее и доберется до места назначения, если не свалится замертво, выбившись из сил.
С 50-х годов разрабатывалась кардиореняльная модель ХСН, предполагавшая ведущую роль почек и избыточной задержки жидкости в развитии и прогрессировании ХСН. Ключом к успешному лечению считали мочегонные средства. Если вернуться к нашей аллегории, то смысл назначения диуретиков - это сбросить часть дров с телеги, с меньшим грузом лошадка доберется до цели. Но ведь за остатками дров придется вернуться. Так и при назначении мочегонных препаратов, после диуреза активируется РААС, происходит задержка жидкости и требуется продолжение лечения диуретиками.
С 70-х годов господствовала гемодинамическая теория ХСН, в которой главенствующая роль отводилась нарушениям периферического кровообращения и оптимальными средствами терапии объявлялись периферические вазодилататоры, расширяющие артериолы и венулы и опосредованно снижающие нагрузку на сердце. В нашем примере это можно уподобить тому, что для усталой лошади можно выровнять и замостить дорогу, а на колеса тележки надеть резиновые шины и тем самым облегчить ее передвижение. Не радикальный выход из положения, но очевидное улучшение.
В 80-е годы ведущей стала нейрогуморальная теория патогенеза ХСН, приведшая к началу 90-х годов к формированию концепции "кардиомиопатии перегрузки". Было доказано, что активация не только циркулирующих, но и тканевых нейрогормонов при ХСН приводит к специфическим изменениям в органах и системах организма, в том числе и в сердце, независимо от характера заболевания, приведшего к декомпенсации. Для лечения стали применять препараты, блокирующие активность нейрогормонов, даже несмотря на то, что такие средства могут снижать сократимость миокарда. То, что казалось невозможным на протяжении более 200 лет, стало реальностью. В лечении ХСН начали использовать препараты, обладающие отрицательным инотропным эффектом, ИАПФ и особенно бета-адреноблокаторы. В примере с нашей лошадкой - значит остановиться, дать ей отдохнуть, покормить и затем по принципу "тише едешь - дальше будешь" добраться до места назначения.
Конечно, в каждой из приведенных теорий существует рациональное зерно, и дополнение наших представлений сформировало "золотые" для каждого периода времени стандарты терапевтического лечения ХСН:
До 50-х годов - сердечные гликозиды;
50 - 60-е годы - плюс мочегонные средства (два препарата);
70-е годы - плюс вазодилататоры (три препарата);
80-е годы - плюс ИАПФ (четыре препарата), затем минус вазодилататоры (возврат к трем препаратам);
90-е годы - плюс бета-блокаторы (четыре препарата).
Продолжающиеся исследования должны принести новые знания и, возможно, новые основные препараты для лечения ХСН, но на лето 1999 г. оптимальными и доказанными являются сочетания указанных препаратов.
При неэффективной медикаментозной терапии показано хирургическое лечение, предполагающее применение искусственного ЛЖ или пересадку сердца.
В нашем примере хирургическое лечение больных с ХСН -это попытка сменить лошадь или пересесть на автомобиль.
Раздел 3. МЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ ХСН
Принципы медикаментозной терапии любого заболевания и ХСН, в частности, в 90-е годы строятся на основе "медицины доказательств". Иными словами, только те препараты, эффективность (в том числе и по влиянию на прогноз больных) и безопасность которых доказаны в длительных многоцентровых двойных слепых плацебо-контролируемых исследованиях, могут быть рекомендованы к широкому клиническому применению. На основании имеющихся в настоящее время сведений и формируются современные (надето 1999 г.) принципы медикаментозной терапии ХСН.
Все лекарственные средства для лечения ХСН можно разделить на 3 категории.
1. Основные, эффект которых доказан, не вызывает сомнений и которые рекомендованы во всем мире:
ИАПФ - всем больным с ХСН вне зависимости от этиологии, стадии процесса и типа декомпенсации;
диуретики - всем больным при клинических симптомах ХСН, связанных с избыточной задержкой натрия и воды в организме;
сердечные гликозиды - в малых дозах и с осторожностью при синусовом ритме, хотя при мерцательной аритмии они остаются средством выбора;
бета-адреноблокаторы - "сверху" (дополнительно) на ИАПФ.
Как видно, к основным средствам лечения ХСН относятся лишь 4 класса лекарственных средств. В литературе имеется единственное исследование о возможности улучшения прогноза больных при применении комбинации вазодилататоров [нитратов (изосорбида динитрат) вместе с гидралазином (апрессином)], однако эти результаты никогда не были подтверждены, а побочные реакции подобного лечения (тахикардия, гипотония, головная боль) столь выражены, что в "эру" ИАПФ рекомендовать подобный метод лечения нецелесообразно. В 1997 г. в Европейских рекомендациях указывалось, что такая комбинация может быть правомочной заменой ИАПФ при их непереносимости. Однако в 1999 г. обоснованной заменой при плохой переносимости ИАПФ выглядят другие нейрогормональные модуляторы - АРА II.
2. Дополнительные, эффективность и безопасность которых показана в крупных исследованиях, но требует уточнения:
антагонисты рецепторов к АЛД (альдактон), применяемые вместе с ИАПФ больным с выраженной ХСН;
АРА II (лосартан и другие), используемые у больных, плохо переносящих ИАПФ;
блокаторы медленных кальциевых каналов (амлодипин), применяемые "сверху" на ИАПФ при клапанной регургитации и неишемической этиологии ХСН.
Некоторые авторы относят к этой группе препаратов амиодарон, выделяя его из ряда других антиаритмических средств, так как специальные исследования с амиодароном показали его способность, по крайней мере, не ухудшать прогноз больных с ХСН. Однако нам представлялось логичным рассмотреть все плюсы и минусы антиаритмической терапии при ХСН в одном разделе.
3. Вспомогательные, эффект которых и влияние на прогноз больных с ХСН не известны (не доказаны), но их применение диктуется определенными клиническими ситуациями:
периферические вазодилататоры - (нитраты) при сопутствующей стенокардии;
антиаритмические средства - при опасных для жизни желудочковых аритмиях;
аспирин - у больных после перенесенного ОИМ;
кортикостероиды - при упорной гипотонии;
негликозидные инотропные стимуляторы - при обострении ХСН, протекающем с упорной гипотонией;
непрямые антикоагулянты - при дилатации сердца, внутрисердечных тромбозах, мерцательной аритмии и после операций на клапанах сердца;
статины - при гипер- и дислипопротеидемиях.
На последнем Европейском конгрессе по сердечной недостаточности (июнь 1999 г.) было представлено распределение больных с ХСН по числу назначенных им медикаментозных препаратов. Налицо явная полипрагмазия - максимальному числу больных было назначено 6-7 (максимум до 14) разных лекарственных средств. И даже при таком количестве назначаемых препаратов основные средства лечения не всегда занимают ведущие позиции. Очевиден "разрыв" между требованиями сегодняшнего дня и реальной практикой врачей-кардиологов и особенно терапевтов, что еще раз подтверждает необходимость внедрения в сознание врачей новых принципов лечения ХСН, изложенных в настоящих рекомендациях.
Раздел 4. ХАРАКТЕРИСТИКА ОСНОВНОЙ ГРУППЫ ПРЕПАРАТОВ, ПРИМЕНЯЕМЫХ ДЛЯ ЛЕЧЕНИЯ ХСН
4.1 НАПФ
4.1.1 Механизм действия. Впервые появившиеся в клинической практике в середине 70-х годов ИАПФ (первым был каптоприл) остаются самым большим достижением в лечении сердечно-сосудистых заболеваний в последнюю четверть XX в. За прошедшие 23 года они были названы и "краеугольным камнем лечения ХСН" (E.Braunwald, 1991), и "золотым стандартом терапии" (T.Cohn,1998), даже весь последний период в лечении ХСН определен как "эра ИАПФ" (M.Packer,1995). В настоящее время наиболее изученные ИАПФ (например, каптоприл) имеют 4 показания к применению, которые включают в себя наряду с ХСН также артериальную гипертонию, ОИМ и диабетическую нефропатию.
Кратко посмотрим, в чем же заключается физиологический смысл применения ИАПФ (рис.8) ? Как видно, препараты этого класса блокируют активность ангиотензинпревращающего фермента (АПФ) или кининазы II. В итоге нарушается образование А II и одновременно разрушается до неактивных пептидов брадикинин.
А II является мощным вазоконстриктором, стимулятором пролиферации клеток и, кроме того, способствует активации других нейрогормональных систем, таких как АЛД и катехоламины. Поэтому ИАПФ обладают вазодилатирующим, диуретическим, антитахикардитическим эффектами и позволяют уменьшать пролиферацию клеток в органах-мишенях.
Еще больше их вазодилатирующий и диуретический эффекты увеличиваются в связи с блокадой разрушения брадикинина, который стимулирует синтез вазодилатирующих и почечных простаноидов. Повышение содержания брадикинина как в плазме, так и локально в органах и тканях организма блокирует процессы ремоделирования, необратимых изменений, происходящих при ХСН в миокарде, почках, гладкой мускулатуре сосудов.
Уникальность ИАПФ состоит в том, что они имеют два уровня эффекта:
Немедленный, связанный с блокадой циркулирующих нейрогормонов
Отсроченный, связанный с постепенной блокадой локальных (тканевых) нейрогормонов;
Второй (по порядку, но отнюдь не по значению) механизм действия определяет особенную эффективность ИАПФ, позволяя им не только влиять на клиническое состояние пациентов, но и защищать органы-мишени (сердце, почки, мозг, периферические сосуды, скелетную мускулатуру) от необратимых изменений, происходящих при прогрессировании ХСН.
4.1.2 Клиническая эффективность, снижение смертности. Но, как указывалось, только практика является критерием истины, и теоретические обоснования по применению ИАПФ должны были быть подтверждены результатами клинических исследований. Первым таким протоколом, доказавшим способность ИАПФ снижать смертность больных с самой тяжелой ХСН (IV ФК) было исследование CONSENSUS, завершившееся в конце 1987 г. Впервые было продемонстрировано, что ИАПФ эналаприл в дозе до 40 мг/сут при добавлении к традиционной тогда терапии гликозидами и мочегонными снижал (по сравнению с плацебо) риск смерти пациентов с тяжелой ХСН на 40% после 6 мес. и на 31 % после 12 мес. терапии. После окончания года наблюдения, основываясь на прекрасных результатах, все больные были переведены на лечение ИАПФ. А в начале 1999 г. был произведен анализ 10-летней судьбы больных, наблюдавшихся в исследовании CONSENSUS (рис.9). Как видно, еще 4 года после окончания активной фазы исследования (12 мес) кривые не сходились (!), так длительно продолжался эффект более раннего назначения эналаприла. На протяжении всех 10 лет снижение риска смерти под влиянием ИАПФ составило 30%. В итоге 5 больных, исходно имевших IV ФК ХСН, оставались в живых в течение 10 лет (!) и все 5 в группе, которая лечилась эналаприлом с самого начала. В результате было подсчитано, что эналаприл достоверно продлевал жизнь больных с тяжелой ХСН в 1,5 раза.
После этого было проведено много исследований с ИАПФ, все они подтвердили способность этой группы препаратов не только улучшать клиническое состояние, но и продлевать жизнь пациентов с различными стадиями ХСН. Но, основываясь на принципах "медицины доказательств", с полным правом к основным препаратам лечения ХСН могут быть отнесены лишь те ИАПФ, которые были проверены в длительных контролируемых исследованиях, изучавших выживаемость больных с ХСН.
Полностью доказана эффективность (положительное воздействие на симптомы, "качество жизни", прогноз больных с ХСН) и безопасность пяти ИАПФ, применяемых в России. Это - КАПТОПРИЛ, ЭНАЛАПРИЛ, ФОЗИНОПРИЛ, РАМИПРИЛ, ТРАНДОЛАПРИЛ.
Однако это не значит, что другие ИАПФ уступают перечисленным препаратам по своей эффективности или безопасности, но длительных плацебо-контролируемых исследований их влияния на выживаемость больных с ХСН не проводилось. Начало лечения с малых доз и постепенное их увеличение - принцип терапии ХСН ИАПФ.
Большое распространение получил препарат периндоприл, который исследовался в НИИ кардиологии им. АЛ. Мясникова в начале 90-х годов. В настоящее время исследуется влияние периндоприла на частоту сердечно-сосудистых осложнений у больных не только с ХСН (PEP-CHF), но и с артериальной гипертонией.
4.1.3 Общая характеристика и дозы ИАПФ
Вопрос об оптимальных дозах ИАПФ стоит весьма остро. Не секрет, что основные исследования, которые доказали способность ИАПФ улучшать выживаемость больных с ХСН, проводились с большими дозами препаратов. В повседневной же практике врачи если и назначают ИАПФ, то в дозах существенно (в разы) меньших. Далее представлены основные характеристики и дозы тех ИАПФ, которые соответствуют принципам "медицины доказательств" для лечения ХСН.
Каптоприл - стартовая доза по 6,25 мг 2-3 раза в день с постепенным повышением до оптимума (по 25 мг 2-3 раза в день). Во избежание гипотензии увеличение дозы проводится медленно (удвоение лишь при систолическом АД выше 90 мм рт.ст. и не чаще, чем 1 раз в неделю). Частота приемов увеличивается до 3 при тяжелой ХСН (III-IV ФК).
Максимальная доза -150 мг/сут.
Эналаприл - стартовая доза 2,5 мг с постепенным повышением до оптимума (по 10 мг 2 раза в день). Контроль тот же, что и у каптоприла.
Максимальная доза - 40 мг/сут.
Фозиноприл - безопасен, в сравнении с другими ИАПФ, при дополнительных явлениях почечной недостаточности, peжe вызывает кашель.
Стартовая доза - 2,5 мг, оптимальная - по 10 мг 2 раза в день. Максимальная доза - 40 мг/сут.
Рамиприл - стартовая доза 1,25 мг /сут с постепенным повышением до оптимума - по 5 мг 2 раза в сутки. Максимальная доза - 20 мг/сут.
Трандолаприл - стартовая доза 1 мг с последующим повышением до оптимума - 4 мг однократно в сутки.
Дозирование периндоприла может быть даже более простым, так как его начальная доза (2 мг) реже вызывает выраженную гипотонию. Кроме того, от начальной (2 мг 1 раз в сут) до оптимальной (4 мг 1 раз в сут) и до максимальной (8 мг 1 раз в сут) дозы, врачу необходимо преодолевать лишь три ступени, что облегчает подбор дозы этого ИАПФ.
Сравнительная эффективность низких и высоких доз ИАПФ активно изучалась, но однозначных ответов получить не удалось.
В исследовании NETWORK сравнивали эффективность и безопасность лечения ХСН эналаприлом в дозах по 2,5 мг 2 раза в сутки (506 больных), по 5 мг 2 раза в сутки (510 больных) и по 10 мг 2 раза в сутки (516 больных) в течение 24 нед.
В итоге была отмечена небольшая и недостоверная тенденция к снижению смертности при применении высокой (20 мг/сут) дозы эналаприла -2,9% против 3,3% при дозе 10 мг/сут и 4,2% при наименьшей дозировке 5 мг/сут. Заболеваемость, частота обострении ХСН и число госпитализаций не менялось в зависимости от дозы эналаприла.
В другом исследовании ATLAS сравнивали эффективность и безопасность 36-месячного лечения 3594 больных с ХСН низкой (чаще всего применяемой рядовыми терапевтами) и в 7 раз (!) более высокой дозой лизиноприла. В итоге назначение лизиноприла в дозе 32,5-35 мг/сут против 2,5 - 5 мг /сут приводило к тенденции снижения риска смерти на 8% (недостоверно), некоторому снижению риска госпитализаций (на 12%) и достоверному уменьшению госпитализаций от обострения декомпенсации (на 25%). При этом гипотензия (31% против 21%) и гиперкалиемия (26% против 17%) чаще встречались при применении высокой дозы лизиноприла.
Таким образом, можно заключить, что стремление к назначению высоких доз ИАПФ больным с ХСН, видимо, может несколько повысить их эффективность, хотя возрастает и риск побочных явлений, и, естественно, стоимость лечения. Однако вопрос о дозировках не так прост, как кажется на первый взгляд, и имеет ярко выраженную национальную окраску.
В феврале 1999 г. в Америке были напечатаны рекомендации по лечению ХСН, в которых строго рекомендуется использование высоких доз ИАПФ, но для России эти рекомендации не всегда приемлемы.
Например, рекомендуется целевая доза самого доступного и известного ИАПФ каптоприла 150 - 300 мг/сут (!). Даже в США эта рекомендация, мягко говоря, странновата - серьезных исследований с суточной дозой каптоприла 300 мг не проводилось даже в США. А в других странах (в том числе и в России) выполнение подобных рекомендаций невозможно. Например, в китайском исследовании по применению каптоприла после инфаркта миокарда пациентов едва удавалось доводить до дозировок 25-50 мг. Средняя доза каптоприла среди российских центров, принимавших участие в исследовании CIBIS II, составила 54 мг. Очевидно, что переносимость лекарств варьирует от нации к нации. Это относится не только к ИАПФ. Никогда в России не применяли 240 мг пропранолола после ОИМ или 400 мг нифедипина при лечении первичной легочной гипертонии, как это рекомендовалось в США, по той простой причине, что пациенты таких дозировок просто не переносили.
Поэтому сегодня можно рекомендовать - принцип - начинать лечение ИАПФ с маленьких доз с последующим их удвоением каждые 1-2 нед. при хорошем самочувствии пациента и отсутствии побочных реакций. Следует пытаться довести суточную дозу каптоприла хотя бы до 75 мг при трехразовом применении, а эналаприла до 20 мг, фозиноприла до 20 мг, рамиприла до 10 мг - при двухразовом применении, периндоприла до 4 мг/сут.
4.1.4 Заключение по ИАПФ
(Эффективность ИАПФ проявляется от самых начальных до самых поздних стадий ХСН, включая бессимптомную дисфункцию ЛЖ и декомпенсацию при сохраненной систолической, насосной функции сердца. Чем раньше начинается лечение, тем больше шансов на продление жизни больных с ХСН.
Необходимо помнить, что ни гипотония, ни начальные проявления почечной дисфункции не являются противопоказаниями для назначения ИАПФ, а лишь требуют более частого контроля, особенно в первые дни лечения. ИАПФ возможно не назначать лишь 5-7% больных с ХСН, которые демонстрируют непереносимость этих лекарственных средств.
При этом подразумевается, что малый процент отмен ИАПФ из-за побочных реакций регистрируется при правильном и аккуратном дозировании этих препаратов.
Благодаря высокой эффективности, способности улучшать прогноз больных и малому числу побочных реакций ИАПФ заслуженно занимают первую позицию среди препаратов, используемых в лечении ХСН.
Из этой статьи вы узнаете: какие бывают болезни сердца (врожденные и приобретенные). Их причины, симптомы и методы лечения (медикаментозные и хирургические).
Дата публикации статьи: 02.03.2017
Дата обновления статьи: 29.05.2019
Сердечно-сосудистые заболевания – одна из основных причин смерти. Российская статистика говорит о том, что около 55 % всех умерших граждан пострадали именно от болезней этой группы.
Поэтому знать признаки кардиологических патологий важно для каждого, чтобы вовремя выявить заболевание и немедленно начать лечение.
Не менее важно и проходить профилактический осмотр у кардиолога не реже раза в 2 года, а с 60 лет – каждый год.
Болезни сердца список имеют обширный, он представлен в содержании. Их намного легче вылечить, если диагностировать на начальной стадии. Некоторые из них лечатся полностью, другие – нет, но в любом случае, если начать терапию на ранней стадии, можно избежать дальнейшего развития патологии, осложнений и уменьшить риск смерти.
Ишемическая болезнь сердца (ИБС)
Это патология, при которой наблюдается недостаточное кровоснабжение миокарда. Причина – атеросклероз или тромбоз коронарных артерий.

Классификация ИБС
Об остром коронарном синдроме стоит поговорить отдельно. Его признак – длительный (более 15 минут) приступ боли в груди. Этот термин не обозначает отдельную болезнь, а используется тогда, когда по симптомам и ЭКГ невозможно отличить инфаркт миокарда от . Пациенту ставят предварительный диагноз «острый коронарный синдром» и незамедлительно начинают тромболитическую терапию, которая нужна при любой острой форме ИБС. Окончательный диагноз ставят после анализа крови на маркеры инфаркта: сердечный тропонин T и сердечный тропонин 1. Если их уровень повышен, у пациента был некроз миокарда.
Симптомы ИБС
Признак стенокардии – приступы жгучей, сдавливающей боли за грудиной. Иногда боль отдает в левую сторону, в различные части тела: лопатку, плечо, руку, шею, челюсть. Реже болевые ощущения локализуются в эпигастрии, поэтому пациенты могут думать, что у них проблемы с желудком, а не с сердцем.
При стабильной стенокардии приступы провоцируются физической активностью. В зависимости от функционального класса стенокардии (далее – ФК), боль может быть вызвана нагрузкой различной интенсивности.
| 1 ФК | Пациент хорошо переносит ежедневные нагрузки, такие как продолжительная ходьба, легкий бег, поднятие по ступенькам и т. д. Приступы боли возникают только во время высокоинтенсивной физической активности: быстрого бега, неоднократного поднятия тяжестей, занятий спортом и т. п. |
|---|---|
| 2 ФК | Приступ может появиться после ходьбы далее чем на 0,5 км (7–8 минут без остановки) или подъема по ступенькам выше чем на 2 этаж. |
| 3 ФК | Физическая активность человека значительно ограничена: спровоцировать приступ может ходьба пешком на 100–500 м или поднятие на 2 этаж. |
| 4 ФК | Приступы провоцирует даже малейшая физическая активность: ходьба менее чем на 100 м (например, передвижение по дому). |
Нестабильная стенокардия отличается от стабильной тем, что приступы становятся более частыми, начинают появляться в состоянии покоя, могут длиться дольше – 10–30 минут.
Кардиосклероз проявляется болями в груди, одышкой, утомляемостью, отеками, нарушениями ритма.
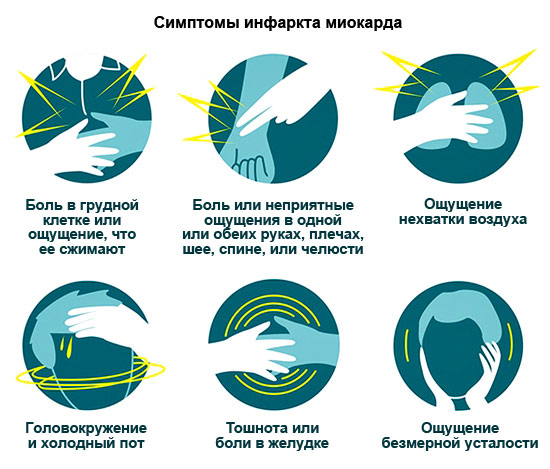
Согласно статистике, около 30 % больных умирают от этой болезни сердца в течение суток, так и не обратившись к врачу. Поэтому внимательно изучите все признаки ИМ, чтобы вовремя вызвать скорую.
Симптомы ИМ
| Форма | Признаки |
|---|---|
| Ангинозная – самая типичная | Давящая, жгучая боль в груди, иногда отдающая в левое плечо, руку, лопатку, левую часть лица.
Боль длится от 15 минут (иногда даже сутки). Не снимается Нитроглицерином. Анальгетики только на время ее ослабляют. Другие симптомы: одышка, аритмии. |
| Астматическая | Развивается приступ сердечной астмы, вызванный острой недостаточностью левого желудочка.
Основные признаки: ощущение удушья, нехватки воздуха, паника. Дополнительные: синюшность слизистых оболочек и кожи, ускоренное сердцебиение. |
| Аритмическая | Высокая ЧСС, пониженное давление, головокружение, возможен обморок. |
| Абдоминальная | Боль вверху живота, которая отдает в лопатки, тошнота, рвота. Часто даже врачи сначала путают с заболеваниями ЖКТ. |
| Цереброваскулярная | Головокружение или обморок, рвота, онемение руки или ноги. По клинической картине такой ИМ похож на ишемический инсульт. |
| Малосимптомная | Интенсивность и продолжительность болей такая же, как и при обычном . Может быть легкая одышка. Отличительный признак боли – не помогает таблетка Нитроглицерина. |
Лечение ИБС
| Стабильная стенокардия | Снятие приступа – Нитроглицерин.
Долгосрочная терапия: Аспирин, бета-адреноблокаторы, статины, ингибиторы АПФ. |
|---|---|
| Нестабильная стенокардия | Неотложная помощь: вызвать скорую при появлении приступа большей интенсивности, чем обычно, а также дать больному таблетку Аспирина и по таблетке Нитроглицерина каждые 5 минут 3 раза.
В больнице пациенту будут давать антагонисты кальция (Верапамил, Дилтиазем) и Аспирин. Последний нужно будет принимать на постоянной основе. |
| Инфаркт миокарда | Неотложная помощь: немедленный вызов врача, 2 таблетки Аспирина, Нитроглицерин под язык (до 3 таблеток с интервалом в 5 минут).
Врачи по приезде сразу же начнут такое лечение: сделают ингаляцию кислорода, введут раствор морфина, если Нитроглицерин не снял боль, введут Гепарин для разжижения крови. Дальнейшее лечение: устранение болей с помощью внутривенного введения Нитроглицерина или наркотических анальгетиков; препятствие дальнейшему некрозу ткани миокарда с помощью тромболитиков, нитратов и бета-адреноблокаторов; постоянный прием Аспирина. Восстанавливают кровообращение в сердце с помощью таких хирургических операций: коронарная ангиопластика, стентирование, . |
| Кардиосклероз | Пациенту выписывают нитраты, сердечные гликозиды, ингибиторы АПФ или бета-адреноблокаторы, Аспирин, диуретики. |

Хроническая сердечная недостаточность
Это состояние сердца, при котором оно неспособно полноценно перекачивать кровь по организму. Причина – болезни сердца и сосудов (врожденные или приобретенные пороки, ИБС, воспаления, атеросклероз, гипертония и т. д.).

В России от ХСН страдает более 5 млн человек.
Стадии ХСН и их симптомы:
- 1 – начальная. Это легкая недостаточность левого желудочка, не приводящая к нарушениям гемодинамики (кровообращения). Симптомы отсутствуют.
- Стадия 2А. Нарушение кровообращения в одном из кругов (чаще – малом), увеличение левого желудочка. Признаки: одышка и сердцебиение при небольшой физической нагрузке, синюшность слизистых оболочек, сухой кашель, отеки ног.
- Стадия 2Б. Нарушена гемодинамика в обоих кругах. Камеры сердца подвергаются гипертрофии или дилатации. Признаки: одышка в покое, ноющие боли в грудной клетке, синий оттенок слизистых и кожи, аритмии, кашель, сердечная астма, отеки конечностей, живота, увеличение печени.
- 3 стадия. Сильные нарушения кровообращения. Необратимые изменения в сердце, легких, сосудах, почках. Усиливаются все признаки, характерные для стадии 2Б, присоединяются симптомы поражения внутренних органов. Лечение уже неэффективно.

Лечение
В первую очередь необходима терапия основного заболевания.
Также проводится симптоматическое медикаментозное лечение. Пациенту назначают:
- Ингибиторы АПФ, бета-адреноблокаторы или антагонисты альдостерона – для снижения АД и профилактики дальнейшего прогрессирования заболевания сердца.
- Диуретики – для устранения отеков.
- Сердечные гликозиды – для лечения аритмий и улучшения работоспособности миокарда.
Пороки клапанов
Есть две типичные разновидности патологий клапанов: стеноз и недостаточность. При стенозе просвет клапана сужен, что затрудняет перекачивание крови. А при недостаточности клапан, наоборот, не закрывается до конца, что приводит к оттоку крови в обратном направлении.

Чаще такие пороки сердечных клапанов – приобретенные. Появляются на фоне хронических заболеваний (например, ИБС), перенесенных воспалений или неправильного образа жизни.
Больше всего подвержены заболеваниям аортальный и митральный клапаны.
Симптомы и лечение самых распространенных болезней клапанов:
| Название | Симптомы | Лечение |
|---|---|---|
| Аортальный стеноз | На начальной стадии протекает без признаков, поэтому очень важно регулярно проходить профилактическое обследование сердца.
На тяжелой стадии появляются приступы стенокардии, обмороки при физических нагрузках, бледность кожи, пониженное систолическое АД. |
Медикаментозное лечение симптомов ( , возникшей из-за пороков клапанов). Протезирование клапанов. |
| Недостаточность аортального клапана | Усиленное сердцебиение, одышка, сердечная астма (приступы удушья), обмороки, пониженное диастолическое АД. | |
| Митральный стеноз | Одышка, увеличение печени, отеки живота и конечностей, иногда – охриплость голоса, редко (в 10 % случаев) – боли в сердце. | |
| Недостаточность митрального клапана | Одышка, сухой кашель, сердечная астма, отеки ног, болевые ощущения в правом подреберье, ноющая боль в сердце. |
Пролапс митрального клапана

Еще одна распространенная патология – . Встречается у 2,4 % населения. Это врожденный порок, при котором створки клапана «западают» в левое предсердие. В 30 % случаев протекает бессимптомно. У остальных 70 % пациентов врачи отмечают одышку, боли в области сердца, сопровождающиеся тошнотой и ощущением «кома» в горле, аритмии, утомляемость, головокружение, частое повышение температуры до 37,2–37,4.
Лечение может не требоваться, если болезнь протекает без признаков. Если порок сопровождается аритмиями или болями в сердце, назначают симптоматическую терапию. При сильном изменении клапана возможна хирургическая его коррекция. Так как с возрастом заболевание прогрессирует, пациентам нужно обследоваться у кардиолога 1–2 раза в год.
Аномалия Эбштейна

Аномалия Эбштейна – это смещение створок трехстворчатого клапана в правый желудочек. Симптомы: одышка, приступообразная тахикардия, обмороки, набухание вен на шее, увеличение правого предсердия и верхней части правого желудочка.
Лечение при бессимптомном течении не проводят. Если признаки выражены, делают хирургическую коррекцию или трансплантацию клапана.
Врожденные пороки сердца
К врожденным аномалиям строения сердца относятся:
- Дефект межпредсердной перегородки – наличие сообщения между правым и левым предсердиями.
- Дефект межжелудочковой перегородки – патологическое сообщение между правым и левым желудочками.
- Комплекс Эйзенменгера – дефект межжелудочковой перегородки, расположенный высоко, аорта смещена вправо и соединяется одновременно с обоими желудочками (декстропозиция аорты).
- Открытый артериальный проток – сообщение между аортой и легочной артерией, присутствующее в норме на эмбриональной стадии развития, не зарослось.
- Тетрада Фалло – сочетание четырех пороков: дефекта межжелудочковой перегородки, декстропозиции аорты, стеноза легочной артерии и гипертрофии правого желудочка.

Врожденные сердечные пороки – признаки и лечение:
| Название | Симптомы | Лечение |
|---|---|---|
| Дефект межпредсердной перегородки | При небольшом дефекте признаки начинают проявляться в среднем возрасте: после 40 лет. Это одышка, слабость, утомляемость. Со временем развивается хроническая сердечная недостаточность со всеми характерными симптомами. Чем больше размеры дефекта, тем раньше начинают проявляться признаки. | Хирургическое закрытие дефекта. Проводится не всегда. Показания: неэффективность медикаментозного лечения ХСН, отставание в физическом развитии у детей и подростков, повышение АД в легочном круге, артериовенозный сброс. Противопоказания: веноартериальный сброс, недостаточность левого желудочка тяжелой степени. |
| Дефект межжелудочковой перегородки | Если дефект менее 1 см в диаметре (или менее половины диаметра устья аорты), характерна только одышка при физических нагрузках средней интенсивности.
Если дефект больше указанных размеров: одышка при небольшой нагрузке или в покое, боли в сердце, кашель. |
Хирургическое закрытие дефекта. |
| Комплекс Эйзенменгера | Клиническая картина: синюшность кожи, одышка, кровохаркание, признаки ХСН. | Медикаментозное: бета-адреноблокаторы, антагонисты эндотелина. Возможна операция по закрытию дефекта перегородки, коррекции отхождения аорты и протезированию аортального клапана, но пациенты часто умирают во время нее. Средняя продолжительность жизни больного – 30 лет. |
| Тетрада Фалло | Синий оттенок слизистых и кожи, отставание в росте и развитии (и физическом, и интеллектуальном), судороги, пониженное АД, симптомы ХСН.
Средняя продолжительность жизни – 12–15 лет. 50 % больных умирают в возрасте до 3 лет. |
Хирургическое лечение показано всем пациентам без исключения.
В раннем детстве проводят операцию по созданию анастомоза между подключичной и легочной артериями, чтобы улучшить кровообращение в легких. В 3–7 лет можно проводить радикальную операцию: одновременную коррекцию всех 4 аномалий. |
| Открытый артериальный проток | Длительное время протекает без клинических признаков. Со временем появляются одышка и сильное сердцебиение, бледность или синий оттенок кожи, пониженное диастолическое АД. | Хирургическое закрытие порока. Показано всем больным, за исключением тех, у которых отмечается сброс крови справа налево. |
Воспалительные болезни
Классификация:
- Эндокардит – поражает внутреннюю оболочку сердца, клапаны.
- Миокардит – мышечную оболочку.
- Перикардит – околосердечную сумку.

Они могут быть вызваны микроорганизмами (бактериями, вирусами, грибком), аутоиммунными процессами (например, при ревматизме) или токсическими веществами.
Также воспаления сердца могут быть осложнениями других заболеваний:
- туберкулеза (эндокардит, перикардит);
- сифилиса (эндокардит);
- гриппа, ангины (миокардит).
Обратите на это внимание и вовремя обращайтесь к врачам при подозрении на грипп или ангину.
Симптомы и лечение воспалений
| Название | Симптомы | Лечение |
|---|---|---|
| Эндокардит | Высокая температура (38,5–39,5), повышенное потоотделение, стремительно развивающиеся пороки клапанов (выявляются при ЭхоКГ), шумы в сердце, увеличенная печень и селезенка, повышенная ломкость сосудов (можно заметить кровоизлияния под ногтями и в глазах), утолщение кончиков пальцев. | Антибактериальная терапия в течение 4–6 недель, трансплантация клапанов. |
| Миокардит | Может протекать в нескольких вариантах: приступы болей в сердце; симптомы сердечной недостаточности; или с экстрасистолией и суправентрикулярными аритмиями. Поставить точный диагноз можно на основе анализа крови на кардиоспецифические ферменты, тропонины, лейкоциты. | Постельный режим, диета (№ 10 с ограничением соли), антибактериальная и противовоспалительная терапия, симптоматическое лечение сердечной недостаточности или аритмий. |
| Перикардит | Боль в груди, одышка, сильное сердцебиение, слабость, кашель без мокроты, тяжесть в правом подреберье. | Нестероидные противовоспалительные препараты, антибиотики, в тяжелых случаях – субтотальная или тотальная перикардэктомия (удаление части или всей околосердечной сумки). |
Нарушения ритма
Причины: неврозы, ожирение, неправильное питание, шейный остеохондроз, вредные привычки, интоксикация лекарствами, алкоголем или наркотическими веществами, ИБС, кардиомиопатии, сердечная недостаточность, синдромы преждевременного возбуждения желудочков. Последние – это сердечные болезни, при которых между предсердиями и желудочками есть дополнительные пути проведения импульса. Об этих аномалиях вы прочитаете в отдельной таблице.
Характеристика нарушений ритма:
| Название | Описание |
|---|---|
| Синусовая тахикардия | Учащенное сердцебиение (90–180 в минуту) при сохранении нормального ритма и нормальной схемы распространения импульса по сердцу. |
| Фибрилляция предсердий (мерцание) | Неконтролируемые, неритмичные и частые (200–700 в минуту) сокращения предсердий. |
| Трепетание предсердий | Ритмичные сокращения предсердий с частотой около 300 в мин. |
| Фибрилляция желудочков | Хаотичные, частые (200–300 в мин.) и неполные сокращения желудочков. Отсутствие полного сокращения провоцирует острую недостаточность кровообращения и обморок. |
| Трепетание желудочков | Ритмичные сокращения желудочков с частотой 120–240 в мин. |
| Пароксизмальная суправентрикулярная (наджелудочковая) тахикардия | Приступы ритмичного учащенного сердцебиения (100–250 в мин.) |
| Экстрасистолия | Спонтанные сокращения вне ритма. |
| Нарушения проводимости (синоатриальная блокада, межпредсердная блокада, атриовентрикулярная блокада, блокада ножек пучка Гиса) | Замедление ритма всего сердца или отдельных камер. |

Синдромы преждевременного возбуждения желудочков:
| WPW-синдром (синдром Вольфа–Паркинсона–Уайта) | CLC-синдром (Клерка–Леви–Кристеско) |
|---|---|
| Признаки: пароксизмальная (приступообразная) суправентрикулярная или желудочковая тахикардия (у 67 % больных). Сопровождается чувством усиленного сердцебиения, головокружением, иногда – обмороком. | Симптомы: склонность к приступам суправентрикулярной тахикардии. Во время них пациент ощущает сильное биение сердца, может кружиться голова. |
| Причина: наличие пучка Кента – аномального проводящего пути между предсердием и желудочком. | Причина: присутствие пучка Джеймса между предсердием и атриовентрикулярным соединением. |
| Оба заболевания врожденные и довольно редкие. | |
Лечение нарушений ритма
Заключается в терапии основного заболевания, коррекции диеты и образа жизни. Также назначают антиаритмические препараты. Радикальное лечение при тяжелых аритмиях – установка дефибриллятора-кардиовертера, который будет «задавать» ритм сердцу и препятствовать фибрилляции желудочков или предсердий. При нарушениях проводимости возможна электрокардиостимуляция.

Лечение синдромов преждевременного возбуждения желудочков может быть симптоматическим (устранение приступов медикаментами) или радикальным (радиочастотная абляция аномального проводящего пути).
Кардиомиопатии
Это заболевания миокарда, которые вызывают сердечную недостаточность, не связанные с воспалительными процессами или патологиями коронарных артерий.
Наиболее распространены гипертрофическая и . Гипертрофическая характеризуется разрастанием стенок левого желудочка и межжелудочковой перегородки, дилатационная – увеличением полости левого, а иногда и правого желудочков. Первая диагностируется у 0,2 % населения. Встречается у спортсменов и может стать причиной внезапной сердечной смерти. Но в этом случае необходимо проводить тщательную дифференциальную диагностику между гипертрофической кардиомиопатией и непатологическим увеличением сердца у спортсменов.

Лечение больных с сердечной недостаточностью включает в себя устранение непосредственной причины ее возникновения; коррекцию основного заболевания сердца; предотвращение прогрессирования застойной сердечной недостаточности и сопутствующих ей изменений. Первые два компонента обсуждаются в последующих главах. Во многих случаях хирургическое вмешательство способно исправить или по меньшей мере сделать менее выраженным имеющееся нарушение. Третий компонент в свою очередь также может быть подразделен на три категории: уменьшение нагрузки на сердце, включая постнагрузку; предотвращение избыточной задержки в организме соли и воды; повышение сократимости миокарда. Энергичность осуществления каждой из этих мер у конкретного больного должна зависеть от степени тяжести сердечной недостаточности.
После достижения положительного эффекта рецидива клинических проявлений сердечной недостаточности можно избежать, продолжая осуществлять те меры, которые были эффективны первоначально. Несмотря на то что общего правила для лечения всех больных с сердечной недостаточностью не существует, учитывая различную этиологию, гемодинамические особенности и клинические проявления этого заболевания, начинать его следует с самых простых рекомендаций -- умеренное ограничение физической активности и приема солей с пищей. Если этого недостаточно, то целесообразно начать прием тиазидов и/или гликозидов.
Следующим шагом является более строгое ограничение потребления соли и назначение вместо тиазидов мочегонных средств, действующих на уровне почечных петель. При сохранении симптомов сердечной недостаточности терапию следует дополнить приемом вазодилататоров. Затем больного необходимо госпитализировать, рекомендовав ему полное прекращение потребления солей, постельный режим, а также внутривенные введения вазодилататоров и препаратов с положительным инотропным действием. В некоторых случаях порядок осуществления этих мероприятий может быть изменен.
Лечение сердечной недостаточности включает комплекс мер, а медикаментозное лечение направлено на:
- · Предотвращение перегрузки сердечной мышцы (бета-блокаторы - лекарственные средства, направленные на снижение артериального давления и уменьшения частоты сердечных сокращений).
- · Устранение симптомов сердечной недостаточности (гликозиды: при острой сердечной недостаточности используют гликозиды, которые вводятся внутривенно для получения быстрого эффекта, например, коргликон, при хронической сердечной недостаточности применяют гликозиды с длительным эффектом - дигоксин и др.)
- · Устранение последствий сердечной недостаточности (диуретики - необходимы при отеках, чтобы вывести избыток жидкости с мочой)
В тех случаях, когда причиной сердечной недостаточности является аритмия и медикаментозное лечение больному не помогает, может потребоваться хирургическое вмешательство для установки водителя ритма или дефибриллятора. Хирургическим путем решаются проблемы с закупоркой артерий и заменой клапанов.
Для людей с сердечной недостаточностью очень важно вести правильный образ жизни и соблюдать следующие рекомендации.
- · Следить за нормальным весом, так как избыточный вес может провоцировать повышение давления.
- · Соблюдать специальную диету, одним из критериев которой является регулирование поступающей с пищей соли. Соль, а именно натрий, входящий в ее состав, вызывает задержку в организме жидкости. Большое количество воды увеличивает нагрузку на сердце.
- · Выполнять регулярно физические упражнения, которые должны быть согласованны с врачом, чтобы избежать перегрузок.
- · Избавиться от вредной привычки - курения.
- · Не употреблять чрезмерных количеств алкоголя.
Повышение сократимости миокарда. Сердечные гликозиды.При лечении больных с сердечной недостаточностью чрезвычайно важно восстановить сократимость миокарда. Основой молекулярной структуры сердечных гликозидов является стероидное ядро, к которому в положении С-17 присоединяется ненасыщенное лактоновое кольцо. Вместе они объединяются под названием агликон или генин. Именно эта часть молекулы обусловливает кардиотоническую активность сердечных гликозидов. Присоединение остатков сахарозы к этой базовой структуре определяет растворимость конкретного препарата в воде и его фармакокинетические свойства.
Симпатомиметические амины. Для улучшения миокардиальной сократимости при различных формах сердечной недостаточности используют четыре основных симпатомиметических амина, действующих преимущественно на b-адренорецепторы: адреналин, изопротеренол, допамин и добутамин. Последние два препарата являются наиболее эффективными у пациентов с сердечной недостаточностью, трудно поддающейся лечению вследствие развития ряда необратимых изменений. К ним относятся больные, перенесшие операции на сердце, некоторые формы инфаркта миокарда и шока или отек легких. Указанные препараты следует вводить посредством постоянной внутривенной инфузии. Несмотря на определенные гемодинамические сдвиги, не доказано, что эти препараты положительно влияют на выживаемость больных. Лечение этими препаратами следует проводить в условиях отделения интенсивной терапии и сопровождать тщательным и длительным мониторингом электрокардиограммы, внутриартериального давления, а при возможности, и давления заклинивания легочных капилляров.
Лечение вазодилататорами. У многих больных с сердечной недостаточностью повышена постнагрузка левого желудочка, что является следствием сочетанного влияния нескольких нервных и гуморальных факторов, приводящего к сужению периферического сосудистого русла. К этим факторам относятся высокая активность адренергической нервной системы, повышенные уровни циркулирующих катехоламинов, а возможно, и антидиуретического гормона, активация системы ренин--ангиотензин. В дополнение к вазоконстрикции возрастает конечно-диастолический объем левого желудочка. Вслед за этим, в соответствии с законом Лапласа о том, что напряжение стенки миокарда зависит от произведения внутрижелудочкового давления на его радиус, увеличивается сопротивление аорты. Таким образом, силы, препятствующие выбросу крови из левого желудочка, т. е. его постнагрузке, возрастают. Сохранение величины или повышение артериального давления принято рассматривать как важный компенсаторный механизм, обеспечивающий перфузию жизненно важных органов в условиях гиповолемии и неадекватного общего сердечного выброса. При многих формах шока, когда отсутствует резерв преднагрузки и имеется тяжелое нарушение функции миокарда, повышение постнагрузки может привести к выраженному снижению сердечного выброса и дальнейшему повышению потребности миокарда в кислороде.
Ориентировочное время чтения: 23 мин. Нет времени читать?
Результаты успешного лечения сердечно-сосудистых заболеваний альтернативными методами.
Доктор Колдуэлл Эссельстин‑младший
Как вы думаете, в каком городе находится лучший кардиологический центр в США, а может быть, и во всем мире? В Нью‑Йорке? Лос‑Анджелесе? Чикаго? Возможно, во Флориде, где проживает много пожилых людей? На самом деле, согласно U.S. News and World Report, лучший медицинский центр кардиологической помощи расположен в Кливленде, в штате Огайо. Пациенты стекаются в Кливлендскую клинику со всего мира, чтобы получить передовую медицинскую помощь в области лечения сердечно‑сосудистых заболеваний, оказываемую именитыми врачами.
Один из врачей Кливлендской клиники, Колдуэлл Эссельстин‑мл., имеет довольно примечательную биографию. Еще студентом Йельского университета Эссельстин участвовал в олимпийских соревнованиях по гребле и завоевал золотую медаль. После прохождения практики в Кливлендской клинике ему была присуждена Бронзовая звезда как военному хирургу во время войны во Вьетнаме. Затем он добился больших успехов, став врачом в одном из ведущих медицинских учреждений в мире – Кливлендской клинике, где он был главой администрации, членом Совета управляющих, председателем особой Комиссии по раку молочной железы и главой секции по хирургии щитовидной и паращитовидной железы. Эссельстин опубликовал более 100 научных работ и был назван одним из лучших американских врачей 1994–1995 гг. 40
Я знаком с этим человеком, и у меня складывается впечатление, что он преуспел во всем, чем занимался в жизни. Он достиг вершин успеха как в профессии, так и в личной жизни, сохранив при этом достоинство и скромность. Но для меня самое привлекательное в Эссельстине не список его достижений, а его принципиальность в поисках истины. Эссельстин нашел в себе смелость бросить вызов официальным кругам. Вот что он написал для Второй национальной конференции по вопросам роли липидов в лечении и предотвращении ишемической болезни сердца (которую он организовал и в которой любезно пригласил меня участвовать):
«За 11 лет своей карьеры хирурга я утратил иллюзии относительно концепции лечения онкологических и сердечно‑сосудистых заболеваний. За последние 100 лет мало что изменилось в лечении рака и не было приложено серьезных усилий в области профилактики как онкологических, так и сердечно‑сосудистых заболеваний. Однако эпидемиология этих болезней показалась мне провокационной: у трех четвертей населения планеты нет сердечно‑сосудистых заболеваний, и этот факт тесно связан с особенностями их питания».
Эссельстин начал пересматривать традиционную медицинскую практику. «Осознавая, что медикаментозное, ангиографическое и хирургическое вмешательство воздействуют лишь на симптомы сердечно‑сосудистых заболеваний и будучи убежденным в необходимости абсолютно нового подхода к лечению», Эссельстин решил проверить,как повлияет диета, основанная на цельных растительных продуктах, на людей с уже диагностированной ишемической болезнью сердца .
Для справки: Ишемическая болезнь сердца (ИБС) – патологическое состояние, которое характеризуется недостаточным кровоснабжением, и соответственно снабжения кислородом сердечной мышцы (миокарда). Основной и наиболее частой причиной ИБС является появление и развитие в коронарных артериях атеросклеротических бляшек, которые сужают, а иногда и перекрывают кровеносные сосуды, чем и нарушают в них нормальный ток крови. ИБС обычно сопровождается стенокардией, аритмиями сердца, но иногда может привести к инфаркту миокарда, резкой остановке сердца и летальному исходу.
Применяя минимальные дозы медикаментов, снижающих уровень холестерина в крови, в сочетании с диетой с очень низким содержанием жиров и основанной на растительной пище, он добился в лечении сердечно‑сосудистых заболеваний самых впечатляющих результатов, которые когда‑либо были достигнуты.

В 1985 г. Эссельстин начал исследование, причем его главной задачей было снижение холестерина в крови пациентов до уровня менее 3,9 ммоль/л. Он попросил каждого пациента записывать все, что тот ест, в специальный дневник питания. На протяжении последующих пяти лет Эссельстин каждые две недели встречался с пациентами, чтобы обсудить процесс, назначить анализы крови и зафиксировать показатели артериального давления и веса. После этих встреч он вечером созванивался с пациентами, чтобы сообщить им результаты анализов крови и дополнительно обсудить эффект от соблюдения диеты. Кроме того, все его пациенты собирались вместе несколько раз в год, чтобы обсудить программу лечения, поговорить друг с другом и обменяться полезной информацией. Иными словами, Эссельстин проявлял добросовестность, участие, поддержку и твердость по отношению к своим пациентам, стараясь перевести общение на более личный уровень.
Диета, которую соблюдали в том числе и сам Эссельстин с его женой Энн, предусматривала полный отказ от жировых добавок и почти ото всех продуктов животного происхождения. Как сообщают Эссельстин и его коллеги, «[участникам] было предписано избегать масла, мяса, рыбы, птицы и молочных продуктов, за исключением обезжиренных молока и йогурта».
Спустя примерно пять лет после начала курса лечения Эссельстин рекомендовал своим пациентам отказаться также от обезжиренных йогурта и молока. Пять пациентов прекратили участвовать в исследовании в течение первых двух лет, таким образом, осталось 18 человек. Когда-то они обратились к Эссельстину с серьезными заболеваниями. В течение восьми лет, предшествовавших исследованию, эти 18 человек пережили 49 событий, связанных с ишемической болезнью сердца, включая стенокардию, операции по шунтированию, инфаркт миокарда, инсульты и ангиопластику. Их сердца никак нельзя было назвать здоровыми. Нетрудно понять, что участвовать в исследовании их заставила паника от осознания близости преждевременной смерти. Эти 18 пациентов достигли потрясающих результатов.
В начале исследования их средний уровень холестерина в крови составлял 6,4 ммоль/л. Во время проведения программы он был равен 3,4 ммоль/л, что гораздо ниже намеченных 3,9 ммоль/л! Уровень «плохого» холестерина также значительно уменьшился. Но наиболее выдающимся результатом стало не снижение уровня холестерина в крови, а то, сколько событий, связанных с ишемической болезнью сердца, произошло у пациентов с момента начала исследования.
В течение последующих 11 лет из 18 пациентов, соблюдавших диету, лишь ОДИН пережил такое событие. Этот пациент на два года перестал соблюдать диету. После этого он начал испытывать клиническую боль в грудной клетке (стенокардию), а затем вернулся к здоровой диете, основанной на растительной пище. Этот человек избавился от стенокардии и в дальнейшем не испытывал проблем, связанных с сердечно‑сосудистой системой. У этих людей развитие болезни не только остановилось, но и повернулось вспять. У 70 % пациентов наблюдалось открытие закупоренных артерий.
Одиннадцать пациентов Эссельстина согласились на проведение ангиографии – процедуры, в ходе которой некоторые артерии в сердце просвечиваются рентгеном. У этих 11 человек в среднем закупоренность артерий уменьшилась в размерах на 7 % за первые пять лет проведения исследования. Это может показаться незначительным снижением, однако стоит отметить, что при увеличении диаметра артерии на 7 % проходящий через нее объем крови увеличивается на 30 %. Еще более важна разница между наличием боли (стенокардией) и ее отсутствием, а фактически между жизнью и смертью.
Авторы отчета по итогам пятилетнего исследования отмечают: «На сегодня это самое долгое исследование питания с минимальным содержанием жира в сочетании с применением лекарств, понижающих уровень холестерина в крови, и наш замечательный результат – уменьшение артериального стеноза (закупорки) на 7 % – более значительный, чем во всех предыдущих исследованиях».
Один врач‑терапевт обратил особое внимание на исследование Эссельстина. Ему было всего, и он, казалось, был здоров, когда внезапно обнаружил, что у него имеются проблемы с сердцем, приведшие к инфаркту миокарда. Ввиду природы сердечно‑сосудистых заболеваний традиционная медицина не могла предложить ему надежного решения проблемы. Он обратился к Эссельстину и решил принять участие в программе лечения, предусматривавшей соблюдение диеты. Спустя 32 месяца, без применения каких‑либо медикаментов, понижающих уровень холестерина в крови, течение его болезни повернулось вспять , а уровень холестерина в крови снизился до 2,3 ммоль/л.
Большое впечатление производит снимок больной артерии этого пациента до и после выполнения диетических предписаний Эссельстина. После соблюдения диеты, основанной на цельных растительных продуктах, та же артерия открылась, губительное действие ишемической болезни обернулось вспять и кровоток практически нормализовался.
Возможно ли, что Эссельстину просто достались везучие пациенты? Ответ отрицательный. Пациенты с ишемической болезнью сердца на такой поздней стадии не могут спонтанно излечиться. Еще один способ проверить вероятность такого везения – посмотреть, что произошло с теми пятью пациентами, которые прекратили свое участие в программе и вернулись к традиционному лечению. По состоянию на 1995 г. эти пять человек стали жертвами десяти новых коронарных событий. При этом по состоянию на 2003 г., спустя 17 лет после начала исследования, все пациенты, кроме одного, соблюдавшие диету, до сих пор живы, и им уже за семьдесят и за восемьдесят.

Коронарная артерия до и после соблюдения растительной диеты
Можно ли, находясь в здравом уме, оспаривать эти выводы? Разумеется, нет. Из этой главы вам стоит запомнить по крайней мере соотношение 49 к 0: 49 коронарных событий до перехода на цельную растительную пищу, и ноль таких событий среди пациентов, придерживавшихся диеты. Эссельстин сделал то, чего «большая наука» безуспешно пыталась добиться на протяжении более 55 лет: он победил сердечно‑сосудистые болезни.
Доктор Дин Орниш
За последние 15 лет другое светило в этой области, Дин Орниш, пытался привлечь внимание медицинских кругов к важности питания. Он окончил Гарвардскую школу медицины, часто упоминался в популярных СМИ, добился того, что многие страховые компании стали включать его курс лечения сердечно‑сосудистых заболеваний в страховку.
Если вы что‑то слышали о взаимосвязи питания и сердечно‑сосудистых заболеваний, то, скорее всего, это было связано с работой Орниша. Его наиболее известное исследование – «Лечение сердца при помощи правильного образа жизни», в ходе которого он лечил 28 пациентов с сердечно‑сосудистыми заболеваниями, лишь меняя их образ жизни. Он разработал для них экспериментальную схему лечения, а с 20 другими пациентами придерживался стандартной схемы.
Орниш тщательно обследовал пациентов из каждой группы и измерял несколько медицинских показателей, включая закупорку артерий, уровень холестерина в крови и вес.
Схема лечения Орниша значительно отличалась от стандартов, принятых в современной медицине высоких технологий. Во время первой недели лечения он поместил 28 пациентов в гостиницу и сказал, что им следует делать, чтобы контролировать состояние здоровья. Он предписал им не менее года придерживаться растительной диеты с пониженным содержанием жиров. Лишь около 10 % получаемых ими калорий должны были поступать из жиров. Они могли есть столько пищи, сколько хотели, если это была еда из разрешенного списка, куда входили фрукты, овощи и зерновые.
Как отмечали исследователи, «не разрешалось употребление животной пищи за исключением яичного белка и одной чашки обезжиренного молока или йогурта в день». В дополнение к диете эта группа пациентов должна была практиковать различные методы снижения стресса, такие как медитация, дыхательные упражнения и упражнения на релаксацию не менее часа в день. Пациентам также было рекомендовано не менее трех часов физических упражнений в неделю в зависимости от серьезности их болезни.
Чтобы помочь пациентам изменить свой образ жизни, дважды в неделю организовывались их совместные встречи, продолжавшиеся четыре часа, с целью взаимной поддержки.
При лечении Орниш и его коллеги из научно‑исследовательской группы не использовали никаких лекарств, хирургических методов или технологий. Эти пациенты, участвовавшие в эксперименте, придерживались почти всех рекомендаций и были вознаграждены улучшением здоровья и повышением жизненного тонуса.
В среднем их уровень холестерина снизился с 5,9 до 4,5 ммоль/л, а уровень «плохого» холестерина сократился с 3,9 до 2,5 ммоль/л. А спустя год частота возникновения, продолжительность и острота болей в грудной клетке у них значительно уменьшились.
Как стало очевидно в дальнейшем, чем точнее пациенты придерживались рекомендаций, тем более здоровыми становились их сердца. У тех, кто наиболее строго соблюдал режим на протяжении годичного курса лечения, наблюдалось уменьшение закупорки артерий на 4 %. Возможно, 4 % покажутся незначительной цифрой, но не забывайте, что сердечно‑сосудистые заболевания усиливаются с течением времени, поэтому изменение на 4 % всего за год – это фантастический результат.
В целом у 82 % пациентов в экспериментальной группе отмечался регресс сердечно‑сосудистых заболеваний на протяжении годичного курса лечения. У контрольной группы дела обстояли не так хорошо, несмотря на то что они подвергались обычному лечению. Боль в грудной клетке у них стала возникать чаще, а также становилась более продолжительной и острой. В то время как в экспериментальной группе наблюдалось уменьшение частоты возникновения боли в груди на 91 %, в контрольной группе этот показатель вырос на 165 %. Уровень холестерина в крови у участников контрольной группы был гораздо выше, чем в экспериментальной группе, и закупорка артерий также усилилась. У тех пациентов группы, кто в наименьшей степени следил за диетой и образом жизни, закупорка сосудов увеличилась в размерах на 8 % на протяжении годичного курса лечения.
Я, как и Орниш, Эссельстин и другие врачи, действовавшие в том же направлении до них, как, например, Моррисон, верю, что мы нашли ключевой фактор в борьбе против сердечно‑сосудистых заболеваний. Лечение при помощи диеты не только облегчает симптомы болезни, такие как боль в грудной клетке; оно, кроме того, воздействует на причину сердечно‑сосудистых заболеваний и может предотвратить коронарные приступы в будущем. Не существует хирургических или химических методов лечения сердечно‑сосудистых заболеваний ни в Кливлендской клинике, ни где‑либо еще, результаты которых были бы столь же впечатляющими.
Будущее
Будущее выглядит весьма оптимистично. Теперь мы знаем достаточно, чтобы почти свести на нет риск возникновения сердечно‑сосудистых заболеваний. Нам известно не только как предотвратить болезнь, но и как ее успешно лечить. Нет необходимости вскрывать грудную клетку и перенаправлять наши артерии, и не нужно всю жизнь принимать сильнодействующие лекарства. Мы можем сохранить здоровье своих сердец с помощью правильного питания.
Следующий этап – широкомасштабное применение этого подхода, основанного на диете, над которым работает Орниш. Его научно‑исследовательская группа запустила «Многоцентровый проект по демонстрации правильного образа жизни», который представляет собой будущее здравоохранения в области сердечно‑сосудистых заболеваний. Команды, состоящие из профессиональных медиков, прошли подготовку по лечению пациентов с сердечно‑сосудистыми заболеваниями по схеме Орниша, основанной на изменении образа жизни. Пациенты, которые отбирались для участия в программе, страдали сердечно‑сосудистыми заболеваниями в достаточно серьезной форме, и им требовалось хирургическое вмешательство. Однако вместо операции они могли принять участие в годичном курсе лечения, в основе которого лежит изменение образа жизни.
Эта программа была запущена в 1993 г., и к 1998 г. уже 40 страховых компаний покрывали издержки на лечение пациентам, отобранным для участия в ней. По состоянию на 1998 г. в проекте приняли участие почти 200 человек, и результаты были феноменальными. Спустя год после начала лечения 65 % пациентов избавились от боли в грудной клетке. Эффект был продолжительным: спустя три года у 60 % пациентов боли не возобновились. Польза для здоровья сопровождается экономической выгодой.
Ежегодно проводится более миллиона хирургических операций, направленных на лечение сердечно‑сосудистых заболеваний32. В 2002 г. услуги терапевтов и больничный уход для пациентов с сердечно‑сосудистыми заболеваниями обошлись в 78,1 млрд долл. (в эту сумму не включена стоимость лекарств, медицинского обслуживания на дому и услуги домашних сиделок). Одна только процедура ангиопластики стоит 31 000 долл., а стоимость операции по шунтированию составляет 46 000 долл. Разительный контраст с этими цифрами составляет стоимость участия в программе по изменению образа жизни, которая равна лишь 7000 долл.
Проведя сравнение между пациентами, принявшими участие в программе по изменению образа жизни, и пациентами, избравшими традиционный путь хирургического вмешательства, Орниш и его коллеги показали, «что участие в программе по изменению образа жизни сокращало издержки для каждого пациента в среднем на 30 000 долл.».
Многое еще предстоит сделать. Структура традиционной системы здравоохранения такова, что ее влиятельным кругам выгодно лечение химическими и хирургическими методами. Диета все еще играет второстепенную роль по сравнению с медикаментами и хирургическими операциями. Один из постоянных аргументов критиков заключается в том, что пациенты не пойдут на такие радикальные изменения. Один врач утверждает, что пациенты Эссельстина меняют свои привычки в питании лишь благодаря «фанатичной вере» самого Эссельстина. Такая критика не только необоснованна и оскорбительна для пациентов: это внушение, влекущее негативные последствия. Если врачи не верят, что пациенты изменят свое питание, то даже не будут говорить им об этом или же будут упоминать об этом мимоходом, не придавая большого значения. По отношению к пациенту врач допускает самое большое пренебрежение, когда утаивает информацию, которая потенциально может спасти больному жизнь, объясняя это тем, что пациент не захочет изменить свой образ жизни. Даже учреждения, руководствующиеся в своей деятельности лучшими побуждениями, не свободны от подобной косности. Они говорят об умеренной диете и незначительных изменениях образа жизни как о здоровых «целях».
Если вы подвержены высокому риску сердечно‑сосудистых заболеваний или если уже заболели, они рекомендуют вам придерживаться диеты, при которой 30 % от общего числа калорий поступает из жиров (7 % от общего числа калорий – из насыщенных жиров) и которая содержит менее 200 мг пищевого холестерина в день. По их мнению, нам нужно стремиться к тому, чтобы удерживать свой уровень холестерина в крови ниже «желательного» показателя, равного 5,2 ммоль/л49. Эти уважаемые организации не предоставляют обществу самой современной научной информации. Хотя нам говорят о показателе общего уровня холестерина в крови, равном 5,2 ммоль/л, как о «желательном», мы знаем, что 35 % инфарктов миокарда происходит у людей, чей уровень холестерина находится в диапазоне от 3,9 до 5,2 ммоль/л (в действительности безопасный уровень холестерина в крови ниже 3,9 ммоль/л). Мы также знаем, что наиболее радикальное излечение сердечно‑сосудистых заболеваний происходило, когда лишь около 10 % калорий в питании пациентов поступало из жиров.
Исследования свидетельствуют о том, что у многих пациентов, соблюдавших умеренную диету, рекомендованную официальными учреждениями, сердечно‑сосудистые заболевания прогрессировали. Невинными жертвами стали люди, заботящиеся о своем здоровье, которые следовали этим рекомендациям, удерживая показатель холестерина в крови на уровне около 4,7–4,9 ммоль/л, – «наградой» для них стал инфаркт миокарда, влекущий преждевременную смерть. В довершение всего в рамках Национальной образовательной программы по холестерину дается следующая опасная рекомендация: «Изменение образа жизни – наиболее экономически выгодный способ снизить риск ишемической болезни сердца. Но даже учитывая это, многим людям необходим прием медикаментов, понижающих уровень липопротеина низкой плотности [“плохого” холестерина]».
Для людей с самыми больными сердцами рекомендации относительно диеты, которые даются учреждениями, считающимися наиболее авторитетными в этой области, слишком ограниченны и сопровождаются оговоркой, что нам в любом случае придется всю жизнь принимать лекарства. Наши ведущие организации опасаются, что, если они будут призывать к более серьезным изменениям, никто к ним не прислушается. Однако диеты, рекомендуемые традиционными медицинскими кругами, дают далеко не такой положительный эффект для здоровья, как предлагаемые Эссельстином и Орнишем. В действительности уровень холестерина в крови, равный 5,2 ммоль/л, небезопасен; диета, на 30 % состоящая из жиров, не «диета с пониженным содержанием жиров»; пища, в которой содержится более 0 мг любого холестерина, нездоровая.
Наши учреждения в сфере здравоохранения намеренно вводят общество в заблуждение по поводу сердечно‑сосудистых заболеваний, и все это во имя «умеренности». Вне зависимости от того, верят ли ученые, врачи и лица, разрабатывающие политический курс, в то, что общество изменит свои привычки, рядовые граждане должны знать, что диета, основанная на цельных растительных продуктах, вне всякого сомнения, наиболее здоровая. В материалах к семинару, посвященному знаковой программе «Лечение сердца при помощи правильного образа жизни», ее авторы, Орниш и его коллеги, пишут: «Целью нашего исследования было выявление того, что истинно, а не того, что практически осуществимо (курсив мой. – К. К.)».
Сегодня истина нам известна: диета, основанная на цельных растительных продуктах, способна предотвращать и излечивать сердечно‑сосудистые заболевания и таким образом спасать сотни тысяч людей ежегодно.
Уильям Кастелли, который уже давно возглавляет «Фрамингемское исследование сердца», занимающее ключевое место в исследовании сердечно‑сосудистых заболеваний, выступает за диету, основанную на цельных растительных продуктах. Эссельстин, продемонстрировавший наиболее действенное излечение сердечно‑сосудистых заболеваний за всю историю медицины, выступает за диету, основанную на цельных растительных продуктах. Орниш, которому впервые удалось лечение сердечно‑сосудистых заболеваний без применения медикаментов или хирургического вмешательства и который доказал значительную экономическую выгоду этого метода для пациентов и страховщиков, выступает за диету, основанную на цельных растительных продуктах. Сейчас настало время больших надежд и серьезных вызовов, время, когда люди получают возможность контролировать свое здоровье. Один из самых внимательных врачей сказал об этом лучше всего:
Коллективная совесть и воля представителей нашей профессии сейчас подвергаются самому серьезному испытанию. Настало время проявить смелость, чтобы выполнить эпохальную задачу. Колдуэлл Эссельстин‑мл.
- Из книги .
- Также рекомендуем другую книгу-продолжение автора
Внимание! Предоставленная информация не является официально признанным методом лечения и несёт общеобразовательный и ознакомительный характер. Мнения, выраженные здесь, могут не совпадать с точкой зрения авторов или сотрудников МедАльтернатива.инфо. Данная информация не может подменить собой советы и назначение врачей. Авторы МедАльтернатива.инфо не отвечают за возможные негативные последствия употребления каких-либо препаратов или применения процедур, описанных в статье/видео. Вопрос о возможности применения описанных средств или методов к своим индивидуальным проблемам читатели/зрители должны решить сами после консультации с лечащим врачом.
 Диагноз – рак: лечиться или жить? Альтернативный взгляд на онкологию
Диагноз – рак: лечиться или жить? Альтернативный взгляд на онкологию
Чтобы максимально быстро войти в тему альтернативной медицины, а также узнать всю правду о раке и традиционной онкологии, рекомендуем бесплатно почитать на нашем сайте книгу "Диагноз – рак: лечиться или жить. Альтернативный взгляд на онкологию"